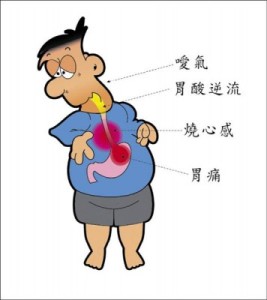
咳嗽常見的病因為急性呼吸道感染,多半為上呼吸道感染,只有極少數的人病人胸部X光可見肺炎。慢性咳嗽病人中,若有吸煙者,以慢性支氣管炎最常見。而不吸煙者以慢性鼻炎鼻竇炎引起之後鼻滴痰也會誘發咳嗽,也就是俗稱的鼻涕倒流。此外支氣管哮喘,胃食道逆流,也是常見的病因。
其他病因如:肺癌、異物吸入、吸入性症候群(中風病人、老年人、及食道疾患較常見)、肺纖維化、耳鼻喉科疾病(鼻瘜肉、外耳道疾患、懸壅垂太長)、心因性咳嗽、藥物引起的咳嗽(例如:某些降血壓藥物—ACE inhibitor, b-blocker)、心衰竭等。
中醫認為咳嗽的病因有外感、內傷兩大類。外感咳嗽為六淫外邪侵襲肺系;內傷咳嗽為臟腑功能失調,內邪干肺。不論邪從外入,或自內而發,均可引起肺失宣降,肺氣上逆作咳。
外感六淫外邪侵襲肺系,多因肺的衛外功能減退或失調,以致在天氣冷熱失常,氣候突然變化的情況下,六淫外邪或從口鼻進入,或從皮毛感受得之。《河間六書˙咳嗽論》論:「寒、暑、燥、濕、風、火六氣,皆令人咳嗽。」即是此意。由於四時的主氣不同,因而人體感受的致病外邪亦有區別。春季以風邪為主、夏季以暑邪為主、長夏以濕邪為主、秋季以燥邪為主、冬季以寒邪為主,而邪氣壅肺亦可化熱化火。
風為六淫之首,其他外邪多隨風邪侵襲人體,所以外感咳嗽常以風為先導,挾有寒、熱、燥等邪。明代著名的中醫大師張景岳曾倡「六氣皆令人咳,風寒為主」之說,認為以風邪挾寒者居多。
內傷總由臟腑功能失調,內邪干肺所致。可分其他臟腑病變涉及於肺與肺臟自病兩種。他臟及肺的咳嗽,可因情志刺激,肝氣失調,失於疏泄,氣鬱化火,氣火循經上逆犯肺所致;或由飲食不當,嗜煙好酒,熏灼肺胃;或過食油膩辛辣,導致脾失健運,水濕不化,凝聚成痰,痰濁內生,上干於肺致咳。因肺臟自病者常由肺系多種疾病遷延不愈,肺臟虛弱,氣陰耗損,肺的主氣功能失常,肅降無權,而致氣逆而咳。
外感咳嗽屬於邪實,為外邪犯肺,肺氣壅遏不暢所致,若不能及時治療,祛邪外達,可進一步發生演變轉化,表現風寒化熱,風熱化燥或肺熱蒸液成痰。
內傷咳嗽多屬邪實與正虛並見。病理主因為「痰」與「火」。但痰有寒熱之別,火有虛實之分;痰可鬱而化火(熱),火可煉液灼津為痰。他臟及肺者,多因邪實導致正虛,如:肝火犯肺每見氣火耗傷肺津,煉液為痰;痰濕犯肺者,多因脾失健運,水穀不能化為精微上輸以養肺,反而聚為痰濁,上聚於肺,肺氣壅塞,上逆為咳;若久延失治,導致脾肺兩虛,氣不化津,則痰濁更易滋生,此即「脾為生痰之源,肺為貯痰之器」的道理。甚則病延及腎,腎氣為先天之本,若病及腎,造成腎不納氣,以致於由咳至喘。
此外痰濕蘊肺,遇到外感誘發,轉從化熱,則可表現為痰熱咳嗽。而肺臟自病的咳嗽,多為因虛致實,如肺陰不足每致陰虛火炎,灼津為痰,肺失濡潤,氣逆作咳;或肺氣虧虛,肅降無權,氣不化津,津聚成痰,氣逆於上,引起咳嗽。
外感咳嗽與內傷咳嗽還可相互影響為病,久延則邪實可轉為正虛。外感咳嗽如遷延失治,邪傷肺氣,更易反覆感邪,而致咳嗽屢作,肺氣益傷,逐漸轉為內傷咳嗽;肺臟有病,衛外不強,易受外邪引發或加重,特別在氣候轉寒時尤為明顯,久則從實轉虛,肺臟更為虛弱,氣陰兩傷。由此可知,咳嗽雖然外感、內傷之分,但有時又可互為因果。如有咳嗽症狀,理應及早治療,以免症狀加重,使病情更為複雜。
在就診時,病人可主動告知相關病史:
是否抽煙?
居家環境、工作環境、職業。
咳嗽的時間(清晨、白天、夜晚)、在哪些情況下咳的特別厲害?咳嗽的症狀有多久了(幾天、幾個月、幾年)?
有無痰液?痰的性質(黏稠、水稀、泡沫樣)?痰的顏色(黃、白、綠、挾有血絲)?
過往之胸腔疾病(肺結核病史或其他)?有無接受其他治療?
正在服用其他藥物?
咳嗽是一個以症狀為名的病症,不同的疾病應針對病因治療,只是一味止咳,只能治標無法根治咳嗽,有時甚至使得病邪無法排出體外。
診斷咳嗽必須先分清屬於外感咳嗽或是內傷咳嗽,外感咳嗽由感受六淫之邪引起,兼有相應的症狀,起病急,病程短。內傷咳嗽則有較長的咳嗽病史,多兼臟腑虧損的症狀,起病緩、病程長。外感或內傷咳嗽各種常見證候的臨床特點如下:
外感咳嗽
風邪傷肺:咳嗽鼻塞聲重,口乾咽癢,常常說話說到一半就會咳嗽。
寒邪傷肺:咳嗽時胸部緊縮感,聲音嘶啞,惡寒怕冷,天冷時咳嗽加重。
濕邪傷肺:咳嗽有痰,身體沈重,頭昏且重,伴有骨節酸痛。
燥邪傷肺:乾咳無痰,或痰少不易咳出,喉間作癢,口乾鼻燥。
火邪傷肺:咳嗽有痰,痰黏難出,或痰中有血,咽喉乾或痛,伴有發燒症狀。
內傷咳嗽
痰濁犯肺:咳嗽痰多,痰咳出後咳嗽即止。
肝火犯肺:咳嗽連聲不已,胸部及側胸部疼痛,情緒變化時咳嗽症狀加重。
陰虛咳嗽:咳嗽日久,痰少而黏,口乾舌燥,心煩,手心熱甚。
氣虛咳嗽:咳嗽日久,呼吸不暢,語聲低微,稍動即喘,無力感,易累,自汗。
不論中醫或西醫治療,都必須針對病因治療,而西醫針對咳嗽的症狀,常給予鎮咳藥物和化痰藥物,鎮咳藥物用在無其他特殊治療或特殊治療效果緩慢時,為能使症狀緩解時使用為輔助治療,其藥理作用為周邊咳嗽受體作用藥物,如:各種糖漿;以及咳嗽中樞作用藥物,如:Narcotics類以及Non-narcotics類,Non-narcotics類例如dextromethorphan (Medicon)。化痰藥物則可以使痰液較稀,容易咳出。
中醫的辨證論治,如前所述,最重要的是要辨明外感、內傷,及其見證的屬虛屬實。外感是由外邪侵襲引起的,多是實證;內傷咳嗽,是臟腑功能失調引起的,多是虛證或虛中挾實。在治療方面,外感咳嗽當以宣肺散邪為主,邪祛則正安;內傷咳嗽則根據虛實夾雜和病情緩急,確定標本先後,根據虛實調理治療。
內傷咳嗽與外感咳嗽其辨證要點如下:
分清外感、內傷:一般而言,外感咳嗽多是新病,常在受涼之後,突然發生,伴有鼻塞流涕、噴嚏、咽癢、頭脹痛、全身痠楚、惡風惡寒、發熱等症狀。內傷咳嗽多是舊病,起病緩慢,往往有較長的咳嗽病史,有其他臟腑病症,如:疲乏無力感、胸悶胸痛、食慾不佳、便秘或時常腹瀉,根據這些兼症可以幫助內傷咳嗽的診斷。臨床上,還必須根據不同咳嗽的病因病機,落實到具體的臟腑和陰陽氣血上,為治療提供依據。但是,內傷咳嗽患者,由於肺虛,容易感受外邪,特別是在天氣變冷的時候,往往受到外邪侵襲,而使咳嗽加重,這時咳嗽是由外感、內傷兩方面的原因造成的。
辨咳嗽的聲音及發作時間:咳聲高揚者屬實,咳聲低弱者屬虛;咳嗽常發生於白晝、鼻塞聲重者多為外感咳嗽。晨起咳嗽陣發加劇,咳嗽聲連續重濁,多為痰濁咳嗽。夜臥咳嗽較劇,持續難以停止,呼吸短促,疲累乏力者,多為氣虛或陽虛咳嗽。
辨痰的顏色、性質及數量:痰少或乾咳無痰者,多屬燥熱、陰虛。痰多者多屬痰濕、痰熱、虛寒。痰白而稀薄者屬風、屬寒;痰白而稠厚者屬濕;痰黃而黏稠者屬熱。痰中帶血多屬熱傷肺絡或陰虛肺燥。
外感咳嗽,既以外邪為主因,治療上當以祛邪為主,病位既在於肺,則應當宣暢肺氣,所以治療的大原則為「宣肺祛邪」。但由於肺為臟腑的華蓋,位居於橫膈之上,故藥性宜清揚,所謂「治療上焦的疾病,所用的藥物特性要像羽毛一樣輕盈」。再就本病的特徵,除重視化痰之外,也要注意順氣,才能使痰清氣順,氣不上逆,咳嗽就易於治療。需要注意的是外感咳嗽,切忌一味的斂肺止咳,或病起之初,就用補藥或收澀藥,反而使得肺氣不暢,外邪內鬱,痰濁不易排除,咳嗽症狀更加嚴重。另一方面,也要注意宣肺不可太過,以免損傷正氣。
內傷咳嗽,病程一般較長,有先病在肺而影響他臟的,也有他臟先傷而病及於肺的。其中肺、脾、腎三臟的關係尤其密切。正虛邪實者,當祛邪止咳,兼以扶正;正虛為主的,則當根據虛之所在而著重補正。
外感咳嗽與內傷咳嗽的轉歸,從疾病性質上來說,主要是由實轉虛的變化。從臟腑病轉歸來說,主要是肺、脾、腎的轉移。外感咳嗽多屬突然發生,屬實,其病在肺,但若沒有及時治療,則可以由外感轉為內傷而累及他臟。一般來說,病在肺病情較輕,病在脾病情較重,病在腎病情尤其嚴重。明代醫家張景岳也認為:「五臟皆有精氣而又惟腎為元精之本,肺為元氣之主,故五臟之氣分受傷,則病必自上而下,由肺由脾而極於腎;五臟之精分受傷,則病必自下而上,由腎由脾以及於肺,肺腎俱病則他臟不免矣。」
由此可見,由肺及脾至腎的過程,即是病程由輕轉重的過程。故病在肺脾時,還容易治療,及至於腎則治療棘手,預後較差。
除了注意肺脾腎的關係外,肝火犯肺也是咳嗽常見的證型,由於現代人生活壓力大,神經緊張,導致失眠、情緒暴躁,以及飲食習慣改變,烤炸辣的食物吃太多,都會導致肝火旺盛的體質。一旦有咳嗽症狀出現,常常會伴隨慢性支氣管炎、或是一些神經官能症。因此不能忽視肝火犯肺的影響,這是古代醫書較少提及,而現代中醫必須思考的部分。
此外,還必須注意肺與心的關係,肺主氣,心主血,氣血相關,肺臟病變,日久必及於心,內傷咳嗽若反覆發作,日久不愈,常導致肺、腎、心、脾虧虛,而出現氣滯、痰凝、血瘀、水停,而演變為肺脹,或是慢性肺病。
避免咳嗽的發生,平時應注意環境衛生,避免有害煙塵和廢氣的的危害,保持運動的習慣,視個人體力選擇適當的運動,例如:每天散步三十分鐘或每週慢跑二次,每次三十分鐘,可以鍛鍊身體,改善體質,增強抵抗力。此外吸煙對呼吸道是一種刺激,應當戒除。
咳嗽患者,應忌食辛辣,烤炸類食物以及一切冰品,注意氣候變化,預防感冒,盡量避免出入公共場所,因為感冒是引起咳嗽發生、復發和加重的重要原因,應極力預防。就肝火與痰濕而言,常常與情緒和飲食有關,因此保持心情愉快,飲食清淡也有助於平時保養和病情的改善。
若久咳不愈,可以藉助西醫相關儀器,如:X光檢查、肺功能檢查、支氣管鏡檢、以及胃食道系統檢查,或是抽血做常規實驗室檢查,以釐清現代醫學之病因。一般而言,咳嗽可以接受中醫治療,而內傷咳嗽患者,尤其是久嗽,應積極針對病因進行治療及護理照顧。
中西醫合作治療病患已是醫療的趨勢,為維護國人健康,落實社區健康管理,實踐個人養生保健,全省許多大醫院已經推行中西醫聯合門診,或是中醫師會診住院患者,這是由於中醫現代化已經廣為國人肯定的結果。因此尋求中醫治療咳嗽,不但可以治病求本,更可以針對個人體質,辨證論治,以提高治療的效果。